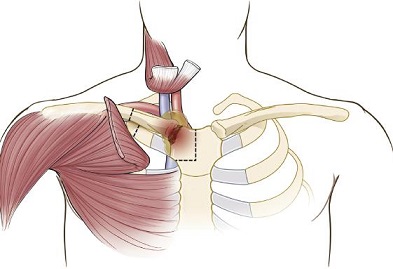
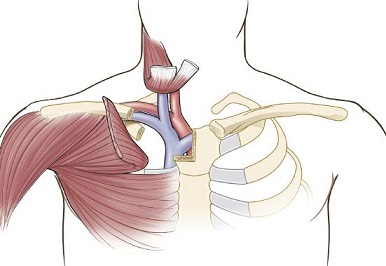
Osteomielitis primaria y artritis supurada causada por Staphylococco coagulasa negativo
Se presenta un neonato que desarrolló osteomielitis primaria y artritis séptica en ausencia de catéteres centrales.Autor: Dres. Eggink BH, Rowen JL Fuente: Division of Neonatology, Department of Pediatrics, University of Texas Medical Branch at Galveston, Galveston, TX, USA. Pediatr Infect Dis J. 2003 Jun;22(6):572-3.
Desarrollo
Los Staphylococccos Coagulasa-negativos son la principal causa mayor de infección nosocomial en los pacientes en unidades de cuidado intensivos neonatales. Estas infecciones normalmente se relacionan a la presencia de dispositivos intravasculares. La osteomielitis en el período neonatal es rara, con una incidencia relativa de 1 a 3 por 1000 admisiones en unidades de cuidados intensivas neonatales (UCIN). La artritis supurativa concomitante es una complicación bien reconocida, facilitada por la presencia de vasos transepifisarios que normalmente desaparecen entre los 2 a 18 meses. La diseminación hematógena es la responsable en la mayoría de los casos de osteomielitis infantil, pero infecciones del hueso secundario a la inoculación directa de bacterias puede ser el resultado de electrodos de monitoreo fetal intrauterino, venopunturas o punciones de talón o del dedo gordo del pie para muestras de sangre.
El Staphylococco coagulasa-negativo (SCN) es una causa importante de infecciones nosocomiales en situaciones clínicas que involucran catéteres intravasculares. Las tasa de infección nosocomial son mas altas en UCIN. De las 21 especies de SCN el Staphylococcus epidermidis es frecuentemente el mas aislado causando 72 a 88% de episodios de infección. Los neonatos tienen cuantitativamente así como cualitativamente un sistema de defensa de comprometido, incluso con un pool de neutrófilos disminuido, disminución de las células progenitoras de médula ósea, alteración en la función de los granulocitos y específicamente, actividad de opsonización del suero disminuida para el S.epidermidis. A pesar de la ocurrencia común de bacteriemia por ECN, osteomielitis concomitante con artritis séptica raramente ocurren.
Presentación del caso:
Un 1175-g infante masculino se entregó a una edad del gestational de 31 semanas nacido por cesárea primaria relacionada a preeclampsia maternal complicado por el síndrome de HELLP (hemolisis, elevación de la enzimas hepáticas y plaquetas bajas) y desaceleraciones de la frecuencia cardíaca fetales. La madre tenía una pesquisa de drogas en orina positiva para cocaína así como pruebas positivas bajas para Neisseria gonorrhoeae y Chlamydia trachomatis por sonda de ADN al momento del parto. Recibió una dosis de dexametasone y una dosis de penicilina iv 4 hs. antes del parto. Al nacimiento el líquido amniótico estaba teñido de sangre, lo que hacía pensar en en abrupción placentaria crónica. El Apgar al minuto y a los 5 era 8 y 9, respectivamente. Debido a la desaturación, posiblemente relacionada al tratamiento de la madre con sulfato del magnesio, el infante se manejó con presión positiva continua nasal durante 6 días. La radiografía de tórax inicial mostró opacidad difusa sin evidencia de síndrome de distres respiratorio, con la mejoría subsecuente en las radiografías posteriores.
El paciente recibió un 48-hs de ampicilina y gentamicina por sospecha clínica de sepsis. Los cultivos de sangre eran negativos. No se realizó cateterismo umbilical y los antibióticos fueron administrados a través de un catéter iv periférico. El infante también recibió una dosis de 50-mg/kg de ceftriaxone en el primer día de vida y un curso de 7-día de etilsuccinato de eritromicina para el tratamiento de la N. gonorrhoeae y C. Trachomatis materna, respectivamente. En la combinación con alimentación enteral creciente, empezando en día 4 de vida, el paciente recibió nutrición parenteral total durante 13 días a través de un catéter iv periférico desde el día 2 de vida.
En el día 14 tres o cuatro lesiones vesiculares pequeñas eran notadas en el lado derecho del infante. El Herpes simplex virus y los cultivos bacterianos eran negativos, como la prueba de detección directa del antígeno para el virus Herpes simplex. Las lesiones se resolvieron espontáneamente dentro de un par de días. Cuatro días después el paciente desarrolló conjuntivitis del ojo izquierdo con edema del párpado y secreción profusa. El cultivo de esta secreción desarrolló Stafilococo coagulasa negativo, susceptible sólo la vancomicina. Las conjuntivitis trataron con éxito con ungüento de eritromicina.
En día 22 de vida, durante una sesión de terapia oscupacional diaria, el paciente se puso muy irritable. El terapeuta era incapaz de extender la pierna izquierda del paciente que se encontraba en flexión y lateralización esterna. El examen físico reveló un hinchazón ligera de la articulación de la cadera izquierda, pero sin eritema, el niño estaba afebril. El examen ecográfico de la cadera mostró un aumento del espacio articular de cadera izquierda, sugestivo de artritis supurada. No existían cambios radiológicos óseos. El recuento de glóbulos blancos era de 25.5 × 103/mm3 con 53% de PMN, 2% en cayados y 7% monocitos. Plaquetas de 622 × 103/mm3 y la hemoglobina y hematocrito eran 13.2g/dl y 36.9%, respectivamente. No se intentó la colocación del catéter o venopuntura femorales.
Pus franco fua aspirado de la articulación de cadera izquierda, y el Gram de dicho líquido mostró cocos Gram positivos. Tanto el cultivo del líquido articular como los hemocultivos resultaron positivos para SCN, meticilino resistente pero susceptible a la vancomicina y trimetoprima-sulfametoxazol. El paciente recibió un curso de 28-días de vancomicina. La radiografía de cadera repetida a las 2 semanas de iniciado el tratamiento revelaba reacción perióstica en la metáfisis proximal del fémur izquierdo, consistente con resolución de la osteomielitis. El infante fue dado de alta en buenas condiciones clínicas.
Artículo comentado por el Dr. Edgardo Checcacci, editor responsable de IntraMed en la especialidad de Pediatría.Discusión
El Staphylococco coagulasa-negativo (SCN) es una causa importante de infecciones nosocomiales en situaciones clínicas que involucran catéteres intravasculares. Las tasa de infección nosocomial son mas altas en UCIN. De las 21 especies de SCN el Staphylococcus epidermidis es frecuentemente el mas aislado causando 72 a 88% de episodios de infección. Los neonatos tienen cuantitativamente así como cualitativamente un sistema de defensa de comprometido, incluso con un pool de neutrófilos disminuido, disminución de las células progenitoras de médula ósea, alteración en la función de los granulocitos y específicamente, actividad de opsonización del suero disminuida para el S.epidermidis. A pesar de la ocurrencia común de bacteriemia por ECN, osteomielitis concomitante con artritis séptica raramente ocurren.
Presentación del caso:
Un 1175-g infante masculino se entregó a una edad del gestational de 31 semanas nacido por cesárea primaria relacionada a preeclampsia maternal complicado por el síndrome de HELLP (hemolisis, elevación de la enzimas hepáticas y plaquetas bajas) y desaceleraciones de la frecuencia cardíaca fetales. La madre tenía una pesquisa de drogas en orina positiva para cocaína así como pruebas positivas bajas para Neisseria gonorrhoeae y Chlamydia trachomatis por sonda de ADN al momento del parto. Recibió una dosis de dexametasone y una dosis de penicilina iv 4 hs. antes del parto. Al nacimiento el líquido amniótico estaba teñido de sangre, lo que hacía pensar en en abrupción placentaria crónica. El Apgar al minuto y a los 5 era 8 y 9, respectivamente. Debido a la desaturación, posiblemente relacionada al tratamiento de la madre con sulfato del magnesio, el infante se manejó con presión positiva continua nasal durante 6 días. La radiografía de tórax inicial mostró opacidad difusa sin evidencia de síndrome de distres respiratorio, con la mejoría subsecuente en las radiografías posteriores.
El paciente recibió un 48-hs de ampicilina y gentamicina por sospecha clínica de sepsis. Los cultivos de sangre eran negativos. No se realizó cateterismo umbilical y los antibióticos fueron administrados a través de un catéter iv periférico. El infante también recibió una dosis de 50-mg/kg de ceftriaxone en el primer día de vida y un curso de 7-día de etilsuccinato de eritromicina para el tratamiento de la N. gonorrhoeae y C. Trachomatis materna, respectivamente. En la combinación con alimentación enteral creciente, empezando en día 4 de vida, el paciente recibió nutrición parenteral total durante 13 días a través de un catéter iv periférico desde el día 2 de vida.
En el día 14 tres o cuatro lesiones vesiculares pequeñas eran notadas en el lado derecho del infante. El Herpes simplex virus y los cultivos bacterianos eran negativos, como la prueba de detección directa del antígeno para el virus Herpes simplex. Las lesiones se resolvieron espontáneamente dentro de un par de días. Cuatro días después el paciente desarrolló conjuntivitis del ojo izquierdo con edema del párpado y secreción profusa. El cultivo de esta secreción desarrolló Stafilococo coagulasa negativo, susceptible sólo la vancomicina. Las conjuntivitis trataron con éxito con ungüento de eritromicina.
En día 22 de vida, durante una sesión de terapia oscupacional diaria, el paciente se puso muy irritable. El terapeuta era incapaz de extender la pierna izquierda del paciente que se encontraba en flexión y lateralización esterna. El examen físico reveló un hinchazón ligera de la articulación de la cadera izquierda, pero sin eritema, el niño estaba afebril. El examen ecográfico de la cadera mostró un aumento del espacio articular de cadera izquierda, sugestivo de artritis supurada. No existían cambios radiológicos óseos. El recuento de glóbulos blancos era de 25.5 × 103/mm3 con 53% de PMN, 2% en cayados y 7% monocitos. Plaquetas de 622 × 103/mm3 y la hemoglobina y hematocrito eran 13.2g/dl y 36.9%, respectivamente. No se intentó la colocación del catéter o venopuntura femorales.
Pus franco fua aspirado de la articulación de cadera izquierda, y el Gram de dicho líquido mostró cocos Gram positivos. Tanto el cultivo del líquido articular como los hemocultivos resultaron positivos para SCN, meticilino resistente pero susceptible a la vancomicina y trimetoprima-sulfametoxazol. El paciente recibió un curso de 28-días de vancomicina. La radiografía de cadera repetida a las 2 semanas de iniciado el tratamiento revelaba reacción perióstica en la metáfisis proximal del fémur izquierdo, consistente con resolución de la osteomielitis. El infante fue dado de alta en buenas condiciones clínicas.
Artículo comentado por el Dr. Edgardo Checcacci, editor responsable de IntraMed en la especialidad de Pediatría.Discusión
La bacteremia por SCN y otras infecciones invasivas ocurren predominantemente en los neonatos prematuros con bajo peso al nacer de edad gestational <35 semanas quienes tienen inmaduros el sistema inmunológico. La colonización mucocutánea con SCN ocurre rápidamente en neonates admitidos en la UCIN, ya que el 78% de los neonatos de muy bajo peso de nacimiento tienen colonización nasofaríngea en la segunda semana de vida. La terapia antibiótica previa es en general un factor de riesgo para la sepsis nosocomial. Por consiguiente una infección invasiva por SCN en un prematuro de 31-semanas con muy bajo peso al nacer 3 después del tratamiento con los múltiples antibióticos por sospecha clínica de sepsis así como por el tratamiento de la infecciones por N. gonorrhoeae y C. Trachomatis maternas, no es una ocurrencia rara.
En contraste con la bacteremia por SCN, la osteomielitis y la artritis séptica por SCN son sumamente raras. Solo dos casos previos a este fueron informados. Los dispositivos intravasculares están involucrados en casi la mitad de las infecciones por SCN, considerando que este paciente no tenía catéteres indwelling. El niño recibió nutrición parenteral total a través de un catéter iv periférico durante 13 días pero no desarrolló los síntomas hasta después de 7 días. Aunque la administración de lípidos iv y SCN bacteremia son fuertemente asociados en el neonates, el tiempo de la inducción para la bacteremia es según informes recibidos corto y a menudo menor de 1 día. La revisión de los estudios del laboratorio quincenales rutinarios reveló un aumento persistente súbito en recuento de glóbulos blancos de 15.9 a 21.2 × 103/mm3 4 días antes del inicio de síntomas. Esto es a menudo concordante con la presentación indolente de la bacteremia por SCN.
Como en este caso, la osteomielitis en el neonato es a menudo insidiosa en el inicio. Signos focales en el miembro afectado como disminución del movimiento, sensibilidad e hinchazón con y sin enrojecimiento se encuentra en 77% de casos. La fiebre es una señal inestable, ocurriendo en sólo en el 33% de infantes. Informes difieren en las variables clínicas y de laboratorio que acompañan a la bacteremia por SCN. Un estudio encontró que una proporción de neutropilos inmaduros total mayor de 0.2 y una proteína C-reactiva elevada es significativamente más común en los infantes con bacteremia por SCN, 5 considerando que otros encontraron que la leucocitosis es un indicador inestable. En este caso la leucocitosis se observó sin el aumento de las células inmaduras.
La resistencia antibiótica múltiple es un hallazgo clínico común entre los SCN, sobre todo en cepas que causan enfermedad comparadas con las cepas contaminantes lo que indica el origen hospitalario de la cepa y su potencial patogenicidad. Esto concuerda con el hallazgo de que el SCN responsable de la osteomielitis y la artritis séptica en el paciente presentado era meticilino-resistente. El SCN que se cultivo 4 días antes de la secreción conjuntival mostró un modelo de resistencia diferente, indicando que no había ninguna asociación entre la conjuntivitis y la infección del esqueleto.
Este caso es el primero que describe la asociación de osteomielitis y artritis supurada en un neonato pretérmino que confirma que estos commensales mucocutaneos pueden causar infecciones invasivas serias en los pacientes de UCIN en ausencia de catéteres centrales.
En contraste con la bacteremia por SCN, la osteomielitis y la artritis séptica por SCN son sumamente raras. Solo dos casos previos a este fueron informados. Los dispositivos intravasculares están involucrados en casi la mitad de las infecciones por SCN, considerando que este paciente no tenía catéteres indwelling. El niño recibió nutrición parenteral total a través de un catéter iv periférico durante 13 días pero no desarrolló los síntomas hasta después de 7 días. Aunque la administración de lípidos iv y SCN bacteremia son fuertemente asociados en el neonates, el tiempo de la inducción para la bacteremia es según informes recibidos corto y a menudo menor de 1 día. La revisión de los estudios del laboratorio quincenales rutinarios reveló un aumento persistente súbito en recuento de glóbulos blancos de 15.9 a 21.2 × 103/mm3 4 días antes del inicio de síntomas. Esto es a menudo concordante con la presentación indolente de la bacteremia por SCN.
Como en este caso, la osteomielitis en el neonato es a menudo insidiosa en el inicio. Signos focales en el miembro afectado como disminución del movimiento, sensibilidad e hinchazón con y sin enrojecimiento se encuentra en 77% de casos. La fiebre es una señal inestable, ocurriendo en sólo en el 33% de infantes. Informes difieren en las variables clínicas y de laboratorio que acompañan a la bacteremia por SCN. Un estudio encontró que una proporción de neutropilos inmaduros total mayor de 0.2 y una proteína C-reactiva elevada es significativamente más común en los infantes con bacteremia por SCN, 5 considerando que otros encontraron que la leucocitosis es un indicador inestable. En este caso la leucocitosis se observó sin el aumento de las células inmaduras.
La resistencia antibiótica múltiple es un hallazgo clínico común entre los SCN, sobre todo en cepas que causan enfermedad comparadas con las cepas contaminantes lo que indica el origen hospitalario de la cepa y su potencial patogenicidad. Esto concuerda con el hallazgo de que el SCN responsable de la osteomielitis y la artritis séptica en el paciente presentado era meticilino-resistente. El SCN que se cultivo 4 días antes de la secreción conjuntival mostró un modelo de resistencia diferente, indicando que no había ninguna asociación entre la conjuntivitis y la infección del esqueleto.
Este caso es el primero que describe la asociación de osteomielitis y artritis supurada en un neonato pretérmino que confirma que estos commensales mucocutaneos pueden causar infecciones invasivas serias en los pacientes de UCIN en ausencia de catéteres centrales.