Pancreatitis aguda
Una emergencia que requiere internación hospitalaria inmediata. La mayoría de los pacientes se presenta en el hospital dentro de las 12-24 horas de iniciados los síntomas.Autor: D Johnson, M G Besselink, R Carter Fuente: Acute pancreatitis. BMJ 2014;349:g4859 Acute pancreatitis
Introducción
La pancreatitis aguda es una causa común de internación en el departamento de emergencias. La mayoría de los hospitales del Reino Unido, con una población asistencial de 300.000 a 400.000 personas, interna unos 100 casos por año.
La pancreatitis aguda es una causa común de internación en el departamento de emergencias. La mayoría de los hospitales del Reino Unido, con una población asistencial de 300.000 a 400.000 personas, interna unos 100 casos por año.
¿Qué es la pancreatitis aguda?
La pancreatitis aguda es una inflamación del páncreas que a veces se asocia con una respuesta inflamatoria sistémica que puede poner en peligro el funcionamiento de otros órganos o sistemas. La inflamación puede resolverse espontáneamente o progresar hasta la necrosis del páncreas o del tejido adiposo circundante.
La pancreatitis aguda es una inflamación del páncreas que a veces se asocia con una respuesta inflamatoria sistémica que puede poner en peligro el funcionamiento de otros órganos o sistemas. La inflamación puede resolverse espontáneamente o progresar hasta la necrosis del páncreas o del tejido adiposo circundante.
La disfunción de sistemas u órganos lejanos puede resolverse o progresar hasta la insuficiencia orgánica. Así pues, la enfermedad puede tener diversa gravedad, desde leve (80%), en la que los pacientes se recuperan dentro de unos pocos días, hasta a grave (20%) con una estancia hospitalaria prolongada, necesidad de cuidados intensivos y riesgo de muerte del 15-20%.
Si los pacientes tienen insuficiencia orgánica durante la primera semana de la internación hospitalaria, generalmente la misma ya está presente en el primer día de la internación. Esta falla orgánica precoz puede resolverse en respuesta al tratamiento. El diagnóstico de pancreatitis aguda grave depende de la presencia de una falla orgánica persistente (>48 horas), ya sea durante la primera semana o en una etapa posterior, y también de la presencia de complicaciones locales (que por lo general se hacen aparentes después de la primera semana).
¿Cuáles son los factores de riesgo y causas potenciales de pancreatitis aguda?
La pancreatitis aguda tiene muchas causas, pero en la mayoría de los estudios europeos y norteamericanos se ha comprobado que las causas más comunes son la litiasis biliar (50%) y el consumo de alcohol (25%).
¿Cuáles son los factores de riesgo y causas potenciales de pancreatitis aguda?
La pancreatitis aguda tiene muchas causas, pero en la mayoría de los estudios europeos y norteamericanos se ha comprobado que las causas más comunes son la litiasis biliar (50%) y el consumo de alcohol (25%).
Las causas poco comunes (<5%) son los medicamentos (por ej., valproato, esteroides, azatioprina), la colangiopancreatografía endoscópica retrógrada, la hipertrigliceridemia o la deficiencia de lipoproteína lipasa, la hipercalcemia, el páncreas divisum y algunas infecciones virales (paperas, virus de Coxsackie B4). Casi el 10% de los pacientes tiene pancreatitis idiopática, ya que su causa es desconocida.
| Definiciones revisadas de los tipos y grados de severidad de la pancreatitis aguda |
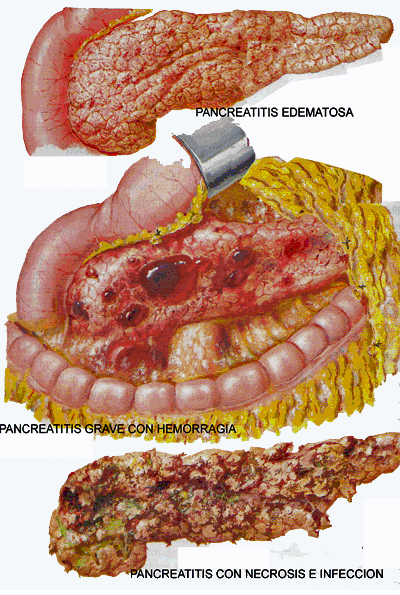 Pancreatitis edematosa intersticial: Es la inflamación aguda de los tejidos del parénquima pancreático y peripancreático pero sin necrosis tisular reconocible.
Pancreatitis edematosa intersticial: Es la inflamación aguda de los tejidos del parénquima pancreático y peripancreático pero sin necrosis tisular reconocible.
- Pancreatitis necrotizante: Necrosis pancreática o del parénquima peripancreático , o ambas.
- Acumulación aguda de líquido peripancreático: Es la pancreatitis edematosa intersticial con líquido peripancreático pero sin necrosis (este término se aplica sólo dentro de las primeras 4 semanas después del inicio de la pancreatitis edematosa intersticial y sin rasgos de seudoquiste.
- Seudoquiste pancreático: Acumulación de líquido amurallado con una pared inflamatoria bien definida, generalmente fuera del páncreas, con necrosis mínima o ausente (a menudo ocurre >4 semanas después del inicio de la pancreatitis).
- Colección necrótica aguda: Es el líquido y la necrosis asociados con la pancreatitis necrotizante que afectan al páncreas o a los tejidos peripancreáticos, o ambos.
- Necrosis amurallada: Colección madura, amurallada, de la necrosis pancreática o peripancreática, con una pared inflamatoria, o ambas (la necrosis amurallada generalmente ocurre>4 semanas después del inicio de la pancreatitis necrotizante).
¿Cómo se presenta la pancreatitis aguda?
La pancreatitis aguda se presenta como una emergencia, requiriendo la internación hospitalaria inmediata. Los pacientes casi siempre se quejan de dolor abdominal intenso constante, generalmente de inicio súbito; en el 80% de los casos también hay vómitos. El dolor puede irradiarse a la espalda, a menudo a la zona dorsal baja. La mayoría de los pacientes se presenta en el hospital dentro de las 12-24 horas de iniciados los síntomas.
La pancreatitis aguda se presenta como una emergencia, requiriendo la internación hospitalaria inmediata. Los pacientes casi siempre se quejan de dolor abdominal intenso constante, generalmente de inicio súbito; en el 80% de los casos también hay vómitos. El dolor puede irradiarse a la espalda, a menudo a la zona dorsal baja. La mayoría de los pacientes se presenta en el hospital dentro de las 12-24 horas de iniciados los síntomas.
El examen abdominal revela dolor epigástrico con signos de defensa. Los diagnósticos diferenciales a tener en cuenta son la úlcera péptica perforada, el infarto de miocardio, y la colecistitis.
¿Cómo se confirma el diagnóstico?
Pruebas bioquímicas
El diagnóstico se basa en la presencia de dolor abdominal y vómitos, asociados al aumento de los niveles de la amilasa sérica o de la lipasa, como mínimo 3 veces por encima del límite superior normal. En el Reino Unido, la disponibilidad del análisis de la amilasemia es muy amplia, aunque algunos prefieren determinar los niveles de lipasa, porque después del inicio de la pancreatitis aguda, estos niveles son los que permanecen elevados durante más tiempo, comparados con los niveles de la amilasa. En el momento del ingreso al nosocomio, aproximadamente en el 5% de los pacientes, los niveles de las enzimas son normales.
Imágenes
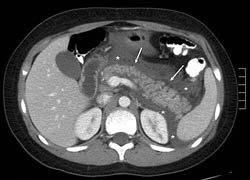 En los casos en que hay dudas diagnósticas, ya sea porque las pruebas bioquímicas no son concluyentes (los niveles de enzimas pueden estar disminuidos cuando la presentación en el hospital es tardía) o porque la gravedad de la presentación clínica plantea la posibilidad de otra enfermedad intrabdominal, como la perforación del tracto gastrointestinal; para hacer el diagnóstico puede ser necesaria la tomografía computarizada (TC) con contraste.
En los casos en que hay dudas diagnósticas, ya sea porque las pruebas bioquímicas no son concluyentes (los niveles de enzimas pueden estar disminuidos cuando la presentación en el hospital es tardía) o porque la gravedad de la presentación clínica plantea la posibilidad de otra enfermedad intrabdominal, como la perforación del tracto gastrointestinal; para hacer el diagnóstico puede ser necesaria la tomografía computarizada (TC) con contraste.
¿Cómo se confirma el diagnóstico?
Pruebas bioquímicas
El diagnóstico se basa en la presencia de dolor abdominal y vómitos, asociados al aumento de los niveles de la amilasa sérica o de la lipasa, como mínimo 3 veces por encima del límite superior normal. En el Reino Unido, la disponibilidad del análisis de la amilasemia es muy amplia, aunque algunos prefieren determinar los niveles de lipasa, porque después del inicio de la pancreatitis aguda, estos niveles son los que permanecen elevados durante más tiempo, comparados con los niveles de la amilasa. En el momento del ingreso al nosocomio, aproximadamente en el 5% de los pacientes, los niveles de las enzimas son normales.
Imágenes
 En los casos en que hay dudas diagnósticas, ya sea porque las pruebas bioquímicas no son concluyentes (los niveles de enzimas pueden estar disminuidos cuando la presentación en el hospital es tardía) o porque la gravedad de la presentación clínica plantea la posibilidad de otra enfermedad intrabdominal, como la perforación del tracto gastrointestinal; para hacer el diagnóstico puede ser necesaria la tomografía computarizada (TC) con contraste.
En los casos en que hay dudas diagnósticas, ya sea porque las pruebas bioquímicas no son concluyentes (los niveles de enzimas pueden estar disminuidos cuando la presentación en el hospital es tardía) o porque la gravedad de la presentación clínica plantea la posibilidad de otra enfermedad intrabdominal, como la perforación del tracto gastrointestinal; para hacer el diagnóstico puede ser necesaria la tomografía computarizada (TC) con contraste.
Un consenso internacional estableció que la pancreatitis aguda se diagnostica cuando están presentes 2 de los 3 criterios siguientes:
- dolor abdominal típico
- niveles de enzimas elevados
- signos de pancreatitis en la TC
La TC también es importante para evaluar la gravedad de la pancreatitis aguda cuando la enfermedad no se resuelve en una semana.
¿Qué otras pruebas diagnósticas se requieren?
Una vez que la pancreatitis aguda ha sido diagnosticada, se debe buscar la causa. En la mayoría de los casos, ésto se determinará a partir de una evaluación clínica cuidadosa y de los estudios iniciales. Al hacer la historia clínica es importante preguntar sobre el consumo de alcohol y de drogas, la presencia de síntomas de enfermedades virales y los antecedentes personales o familiares de enfermedad genética. Los análisis de sangre pueden revelar hipercalcemia e hipertrigliceridemia. La ecografía abdominal puede identificar los cálculos biliares. En el 10-20% de pacientes no se halla una causa evidente Estas personas pueden requerir más investigaciones, especialmente si han experimentado más de un ataque agudo.
Ecografía
Los cálculos biliares se encuentran en casi la mitad de los pacientes con pancreatitis aguda, por lo que la ecografía abdominal está indicada en todos los casos, dentro de las 24 horas de la internación, para buscar cálculos en la vesícula biliar. La detección temprana ayuda a planificar el tratamiento definitivo de los cálculos biliares (por lo general mediante la colecistectomía) y prevenir ataques de pancreatitis futuros.
Pruebas de función hepática
Además de la ecografía, el aumento de los niveles de enzimas hepáticas es un indicio de que los cálculos biliares son los responsables de la pancreatitis aguda. Dos grandes estudios de observación con 139 y 464 pacientes, de los cuales 101 y 84 tenían cálculos biliares, hallaron que un nivel de alanina transaminasa >150 U/L tiene un valor predictivo positivo del 85% para los cálculos vesiculares. Estas pruebas deben ser realizadas en todos los pacientes dentro de las 24 horas de la admisión.
Ecografía endoscópica
Una revisión sistemática de 5 estudios de pacientes con diagnóstico presuntivo de pancreatitis idiopática reportó un rendimiento diagnóstico de hasta un 88% con la ecografía endoscópica, mediante la cual se detectaron barro biliar, cálculos en el conducto biliar común o pancreatitis crónica.
Colangiopancreatografía por resonancia magnética
Los especialistas también recomiendan la colangiopancreatografía por resonancia magnética para dilucidar las causas anatómicas raras de la pancreatitis aguda La sensibilidad de este estudio mejora con el agregado de la estimulación de secretina.
En general, la ecografía endoscópica y la colangiopancreatografía por resonancia magnética se solicitan solo después de que los pacientes ya se han recuperado de la fase aguda y después que una historia detallada y la ecografía repetida no han logrado identificar una causa.
¿Qué otras pruebas diagnósticas se requieren?
Una vez que la pancreatitis aguda ha sido diagnosticada, se debe buscar la causa. En la mayoría de los casos, ésto se determinará a partir de una evaluación clínica cuidadosa y de los estudios iniciales. Al hacer la historia clínica es importante preguntar sobre el consumo de alcohol y de drogas, la presencia de síntomas de enfermedades virales y los antecedentes personales o familiares de enfermedad genética. Los análisis de sangre pueden revelar hipercalcemia e hipertrigliceridemia. La ecografía abdominal puede identificar los cálculos biliares. En el 10-20% de pacientes no se halla una causa evidente Estas personas pueden requerir más investigaciones, especialmente si han experimentado más de un ataque agudo.
Ecografía
Los cálculos biliares se encuentran en casi la mitad de los pacientes con pancreatitis aguda, por lo que la ecografía abdominal está indicada en todos los casos, dentro de las 24 horas de la internación, para buscar cálculos en la vesícula biliar. La detección temprana ayuda a planificar el tratamiento definitivo de los cálculos biliares (por lo general mediante la colecistectomía) y prevenir ataques de pancreatitis futuros.
Pruebas de función hepática
Además de la ecografía, el aumento de los niveles de enzimas hepáticas es un indicio de que los cálculos biliares son los responsables de la pancreatitis aguda. Dos grandes estudios de observación con 139 y 464 pacientes, de los cuales 101 y 84 tenían cálculos biliares, hallaron que un nivel de alanina transaminasa >150 U/L tiene un valor predictivo positivo del 85% para los cálculos vesiculares. Estas pruebas deben ser realizadas en todos los pacientes dentro de las 24 horas de la admisión.
Ecografía endoscópica
Una revisión sistemática de 5 estudios de pacientes con diagnóstico presuntivo de pancreatitis idiopática reportó un rendimiento diagnóstico de hasta un 88% con la ecografía endoscópica, mediante la cual se detectaron barro biliar, cálculos en el conducto biliar común o pancreatitis crónica.
Colangiopancreatografía por resonancia magnética
Los especialistas también recomiendan la colangiopancreatografía por resonancia magnética para dilucidar las causas anatómicas raras de la pancreatitis aguda La sensibilidad de este estudio mejora con el agregado de la estimulación de secretina.
En general, la ecografía endoscópica y la colangiopancreatografía por resonancia magnética se solicitan solo después de que los pacientes ya se han recuperado de la fase aguda y después que una historia detallada y la ecografía repetida no han logrado identificar una causa.
¿Cómo se evalúa la gravedad de la pancreatitis aguda?
El 80% de los pacientes con pancreatitis aguda responde al apoyo inicial con líquidos por vía intravenosa, suplemento de oxígeno y analgésicos, y pueden ser dados de alta aproximadamente en 1 semana. Sin embargo, alrededor del 20% de los pacientes no se recupera durante los primeros días y puede ser necesario trasladarlo a una unidad especializada.
La clasificación de Atlanta es útil para evaluar la gravedad de la pancreatitis aguda La clasificación actual reconoce 3 niveles de gravedad: leve, en la que los pacientes se recuperan en 1 semana con un buen tratamiento de apoyo, sin complicaciones; moderadamente grave, en la que hay insuficiencia orgánica transitoria que se resuelve dentro de las 48 horas, o una complicación local (es decir, colecciones líquidas peripancreáticas) sin insuficiencia orgánica y, pancreatitis aguda grave, en la que hay falla orgánica persistente >48 horas.
El 80% de los pacientes con pancreatitis aguda responde al apoyo inicial con líquidos por vía intravenosa, suplemento de oxígeno y analgésicos, y pueden ser dados de alta aproximadamente en 1 semana. Sin embargo, alrededor del 20% de los pacientes no se recupera durante los primeros días y puede ser necesario trasladarlo a una unidad especializada.
La clasificación de Atlanta es útil para evaluar la gravedad de la pancreatitis aguda La clasificación actual reconoce 3 niveles de gravedad: leve, en la que los pacientes se recuperan en 1 semana con un buen tratamiento de apoyo, sin complicaciones; moderadamente grave, en la que hay insuficiencia orgánica transitoria que se resuelve dentro de las 48 horas, o una complicación local (es decir, colecciones líquidas peripancreáticas) sin insuficiencia orgánica y, pancreatitis aguda grave, en la que hay falla orgánica persistente >48 horas.
Esta clasificación permite a los médicos no especializados identificar a aquellos pacientes que requieren ser derivados a un centro especializado. El fallo orgánico persistente durante la primera semana se asocia con un riesgo de mortalidad de 1 cada 3. Los pacientes con complicaciones locales y falla orgánica e infección o necrosis del páncreas o extrapancreáticas tienen un riesgo extremadamente elevado de muerte. Este subgrupo de pacientes debe manejarse en un centro especializado.
Marcadores de gravedad en la primera semana
Los marcadores del síndrome de respuesta inflamatoria sistémica ayudan a identificar a los pacientes que pueden desarrollar insuficiencia orgánica persistente. Varios estudios de observación han demostrado una fuerte asociación entre el síndrome de respuesta inflamatoria sistémica persistente (>48 horas) y el fallo orgánico persistente posterior. Existen varios sistemas de puntos diferentes para predecir la gravedad, basados en variables fisiológicas o marcadores bioquímicos individuales, pero ninguno de ellos ha mostrado tener una superioridad clara.
La evaluación de la salud fisiológica aguda y crónica (sistema APACHE) –II) puede aplicarse dentro de las 24 horas del ingreso al hospital y es una herramienta de predicción positiva útil de la pancreatitis grave, la cual puede quedar definida si el puntaje es ≥8. En los hospitales del Reino Unido se utiliza el Puntaje de Alerta Temprana (o EWS modificado, del inglés Early Warming Score) para registrar las observaciones clínicas (pulso, presión arterial, frecuencia respiratoria y diuresis) y tiene gran exactitud para predecir la pancreatitis grave. Los sistemas de puntos tienen un valor limitado al día a día para el manejo de los pacientes mientras que permiten describir mejor los grupos de pacientes que integran los ensayos clínicos y otros estudios de investigación.
Tomografía computarizada
La TC está indicada para buscar complicaciones locales en los pacientes con signos o síntomas de alteraciones locales y fallo orgánico particularmente persistente que dura más de 11 semana. Según describen los criterios revisados de Atlanta, las complicaciones locales son: las colecciones líquidas peripancreáticas o la necrosis (hipoperfusión) del tejido pancreático o peripancreático (pancreatitis necrotizante). Las colecciones líquidas y las áreas necróticas pueden ser identificadas precozmente (<4 semanas) o en forma tardía (>4 semanas).
La evidencia de un estudio descriptivo con 88 pacientes y las guías del Reino Unido recomiendan que en los pacientes con síndrome de respuesta inflamatoria sistémica persistente o insuficiencia orgánica, la primera TC destinada a evaluar la gravedad de la enfermedad se realice dentro de los 6 a10 días posteriores al ingreso. Para la predicción de la gravedad, los sistemas de puntos basados en la TC no superan a los sistemas de puntaje clínico, mientras que la evidencia sugiere que la TC precoz (inapropiada) aumenta la duración de la estancia hospitalaria sin mejorar el resultado clínico.
Marcadores de gravedad en la primera semana
Los marcadores del síndrome de respuesta inflamatoria sistémica ayudan a identificar a los pacientes que pueden desarrollar insuficiencia orgánica persistente. Varios estudios de observación han demostrado una fuerte asociación entre el síndrome de respuesta inflamatoria sistémica persistente (>48 horas) y el fallo orgánico persistente posterior. Existen varios sistemas de puntos diferentes para predecir la gravedad, basados en variables fisiológicas o marcadores bioquímicos individuales, pero ninguno de ellos ha mostrado tener una superioridad clara.
La evaluación de la salud fisiológica aguda y crónica (sistema APACHE) –II) puede aplicarse dentro de las 24 horas del ingreso al hospital y es una herramienta de predicción positiva útil de la pancreatitis grave, la cual puede quedar definida si el puntaje es ≥8. En los hospitales del Reino Unido se utiliza el Puntaje de Alerta Temprana (o EWS modificado, del inglés Early Warming Score) para registrar las observaciones clínicas (pulso, presión arterial, frecuencia respiratoria y diuresis) y tiene gran exactitud para predecir la pancreatitis grave. Los sistemas de puntos tienen un valor limitado al día a día para el manejo de los pacientes mientras que permiten describir mejor los grupos de pacientes que integran los ensayos clínicos y otros estudios de investigación.
Tomografía computarizada
La TC está indicada para buscar complicaciones locales en los pacientes con signos o síntomas de alteraciones locales y fallo orgánico particularmente persistente que dura más de 11 semana. Según describen los criterios revisados de Atlanta, las complicaciones locales son: las colecciones líquidas peripancreáticas o la necrosis (hipoperfusión) del tejido pancreático o peripancreático (pancreatitis necrotizante). Las colecciones líquidas y las áreas necróticas pueden ser identificadas precozmente (<4 semanas) o en forma tardía (>4 semanas).
La evidencia de un estudio descriptivo con 88 pacientes y las guías del Reino Unido recomiendan que en los pacientes con síndrome de respuesta inflamatoria sistémica persistente o insuficiencia orgánica, la primera TC destinada a evaluar la gravedad de la enfermedad se realice dentro de los 6 a10 días posteriores al ingreso. Para la predicción de la gravedad, los sistemas de puntos basados en la TC no superan a los sistemas de puntaje clínico, mientras que la evidencia sugiere que la TC precoz (inapropiada) aumenta la duración de la estancia hospitalaria sin mejorar el resultado clínico.
¿Cómo se maneja la pancreatitis aguda?
Manejo de los líquidos (reanimación con líquidos)
Dos pequeños estudios aleatorizados con 40 y 41 pacientes investigaron el efecto sobre la evolución de la pancreatitis de diferentes tipos de líquidos. Estos ensayos comprobaron que el lactato de Ringer es beneficioso comparado con otros tipos de líquidos, ya que hubo menos eventos del síndrome de respuesta inflamatoria sistémica persistente, y que los niveles de la proteína C reactiva fueron más bajos, aunque los resultados clínicos no fueron diferentes.
Manejo de los líquidos (reanimación con líquidos)
Dos pequeños estudios aleatorizados con 40 y 41 pacientes investigaron el efecto sobre la evolución de la pancreatitis de diferentes tipos de líquidos. Estos ensayos comprobaron que el lactato de Ringer es beneficioso comparado con otros tipos de líquidos, ya que hubo menos eventos del síndrome de respuesta inflamatoria sistémica persistente, y que los niveles de la proteína C reactiva fueron más bajos, aunque los resultados clínicos no fueron diferentes.
En el Reino Unido, la guía de la International Association of Pancreatology recomienda el uso del lactato de Ringer; una alternativa ampliamente utilizada es la solución de Hartmann. La velocidad de la infusión durante las primeras 24 horas en el hospital debe ser suficiente para restablecer el volumen circulante y la diuresis. Existe una opinión por un consenso de que 2,5-4 litros en 24 horas son suficientes para la mayoría de los pacientes, pero que los volúmenes deben ser infundidos de acuerdo a la respuesta clínica.
Dos estudios aleatorizados con un total de 191 pacientes mostraron que la reposición más agresiva a los líquidos aumenta la exigencia de ventilación mecánica y las tasas de sepsis y muerte. En esos estudios, el grupo control recibió 2,5 a 4,8 litros de cristaloides diarios durante las primeras 48 horas, mientras que el tratamiento de los grupos consistió en 4,0-5,,8 litros/día.
La restauración del volumen circulante manteniendo el hematocrito por encima de 35% se asoció con mejores resultados. Sin embargo, se necesitan más datos prospectivos para aclarar si los pacientes se deterioran debido a la reposición inadecuada a los líquidos o debido a la gravedad de la enfermedad.
La opinión por consenso es que la respuesta a la reanimación con líquidos debe ser evaluada mediante la vigilancia por métodos no invasivos (frecuencia cardíaca <120 latidos/minuto; presión arterial media de 65-85 mm Hg; diuresis de 0,5-1 ml/kg/hora). Sin embargo, un gran ensayo aleatorizado reciente de 3 ramas, con 64-68 pacientes por rama, comparó el monitoreo no invasivo con el monitoreo invasivo en pacientes con pancreatitis aguda grave internados en una unidad de cuidados intensivos dentro de las 24 horas del inicio de la enfermedad.
La opinión por consenso es que la respuesta a la reanimación con líquidos debe ser evaluada mediante la vigilancia por métodos no invasivos (frecuencia cardíaca <120 latidos/minuto; presión arterial media de 65-85 mm Hg; diuresis de 0,5-1 ml/kg/hora). Sin embargo, un gran ensayo aleatorizado reciente de 3 ramas, con 64-68 pacientes por rama, comparó el monitoreo no invasivo con el monitoreo invasivo en pacientes con pancreatitis aguda grave internados en una unidad de cuidados intensivos dentro de las 24 horas del inicio de la enfermedad.
Todos los pacientes recibieron solución salina y coloide (hidroxietil almidón), y uno de los grupos además recibió plasma fresco congelado. Durante las primeras 24 horas, en el grupo control, las velocidades de infusión estuvieron reguladas por los signos vitales, la diuresis y el hematocrito. En los otros 2 grupos se hizo el monitoreo invasivo.
Los pacientes con un tratamiento objetivo dirigido temprano y monitoreo invasivo tuvieron menos días de apoyo ventilatorio o de internación en la unidad de cuidados intensivos como así tasas más bajas del síndrome compartimental abdominal, insuficiencia orgánica y muerte. Este enfoque de un monitoreo cuidadoso de la reanimación mediante la infusión rápida de líquidos es racional y requiere ser más evaluado.
Tratamiento oportuno con antibióticos
Una revisión de Cochrane de 7 estudios evaluables con 404 pacientes halló un efecto estadísticamente significativo del inicio precoz de los antibióticos en la reducción de la mortalidad. Las tasas de pancreatitis necrotizante infectada fueron similares (tratamiento 19,7%, controles 24,4%). El tratamiento precoz con antibióticos no afectó las tasas de infección no pancreática. Los autores concluyeron que los antibióticos no aportaron ningún beneficio en la prevención de la infección de la necrosis o la muerte. Ninguno de los estudios incluidos tuvo la potencia estadística adecuada, pero un ensayo separado mostró una relación inversa entre la calidad del estudio y el efecto del tamaño.
En la actualidad no hay ninguna indicación para el uso precoz de antibióticos en la prevención de la infección de la necrosis pancreática (presunta o confirmada). Si la infección se sospecha clínicamente o está confirmada, el tratamiento con antibióticos debe regirse por la sensibilidad de los organismos cultivados (cuando está disponible) y por la duración y la gravedad de los síntomas sépticos.
Alivio del dolor
El síntoma principal de la pancreatitis aguda es el dolor, y la restricción del movimiento de la pared abdominal que provoca puede afectar la función de las vías respiratorias. Para lograr una analgesia efectiva puede ser necesaria la acción de los opiáceos. Teóricamente se sostiene que la morfina puede provocar la exacerbación de la pancreatitis porque puede aumentar la presión en el esfínter de Oddi, pero hay poca evidencia de que esto sea clínicamente significativo y no existen pruebas sobre la efectividad comparativa de los diferentes opioides en la pancreatitis aguda.
Nutrición
Se cree que en la pancreatitis aguda, la absorción de las endotoxinas pancreáticas es un estímulo potente del síndrome de respuesta inflamatoria sistémica y favorece un ciclo de sucesos que conduce a la insuficiencia orgánica. Se supone que la nutrición enteral puede ayudar a mantener la barrera mucosa intestinal y así reducir la absorción de las endotoxinas. Sin embargo, estas ventajas teóricas no han sido avaladas por ensayos clínicos.
Pancreatitis leve
Tres ensayos aleatorizados con un total de 413 pacientes demostraron que la nutrición oral precoz en los pacientes con pancreatitis leve no aumenta la tasa de complicaciones. La alimentación por sonda enteral no mostró beneficios en los pacientes con pancreatitis leve, quienes pueden reanudar la ingesta oral tan pronto como se sientan capaces.
Pancreatitis grave
Una revisión de Cochrane sobre la nutrición enteral versus la nutrición parenteral en pacientes con sospecha de pancreatitis aguda grave identificó 8 ensayos que mostraron que la nutrición enteral precoz se asoció a una reducción sustancial de la mortalidad y de las complicaciones. Es posible que la diferencia entre la nutrición enteral y la parenteral sea el exceso de complicaciones, como la contaminación de la sonda y otras infecciones en el grupo de alimentación parenteral.
Un pequeño ensayo aleatorizado no halló diferencias entre la nutrición enteral y la ausencia de apoyo. En un gran ensayo multicéntrico reciente de Holanda se eligieron al azar 101 pacientes para ser alimentados precozmente (dentro de las 24 horas del ingreso) mediante una sonda nasoyeyunal; 104 pacientes constituyeron el grupo control. Este último grupo, luego de ayunar durante 72 horas, fue expuesto a una dieta por vía oral con alimentación nasoenteral a demanda, siempre que la ingesta oral no haya sido insuficiente. Datos preliminares no mostraron diferencia en los resultados. Por lo tanto, no hay evidencia que apoye el uso de la nutrición a demanda como profilaxis de las complicaciones. La mayoría de las unidades especializadas del Reino Unido se abstiene de utilizar la nutrición enteral precoz y permite la ingesta oral, de acuerdo con la tolerancia.
VIa de la nutrición enteral
En general, la nutrición enteral se hace mediante una sonda de alimentación. Dos ensayos aleatorizados con 50 y 31 pacientes muestran que al menos el 80% de los pacientes tolera la vía nasogástrica, lo que permite evitar la intubación nasoyeyunal. La intubación nasogástrica es un procedimiento que se hace en la sala de internación y no requiere técnicas especializadas. En cambio, las sondas nasoyeyunales necesitan la guía endoscópica y en la práctica es frecuente el desplazamiento de la sonda hacia el estómago. La experiencia de los pacientes con los dos tipos de sonda es similar.
Suplementos nutricionales enterales
El tipo de suplemento nutricional utilizado para la alimentación por sonda no parece tener ningún efecto sobre la evolución de la pancreatitis aguda grave. Un metaanálisis de 20 ensayos aleatorizados llegó a la conclusión que ningún suplemento nutricional específico enteral o formulación de inmunonutrición tiene alguna ventaja.
Tratamiento oportuno con antibióticos
Una revisión de Cochrane de 7 estudios evaluables con 404 pacientes halló un efecto estadísticamente significativo del inicio precoz de los antibióticos en la reducción de la mortalidad. Las tasas de pancreatitis necrotizante infectada fueron similares (tratamiento 19,7%, controles 24,4%). El tratamiento precoz con antibióticos no afectó las tasas de infección no pancreática. Los autores concluyeron que los antibióticos no aportaron ningún beneficio en la prevención de la infección de la necrosis o la muerte. Ninguno de los estudios incluidos tuvo la potencia estadística adecuada, pero un ensayo separado mostró una relación inversa entre la calidad del estudio y el efecto del tamaño.
En la actualidad no hay ninguna indicación para el uso precoz de antibióticos en la prevención de la infección de la necrosis pancreática (presunta o confirmada). Si la infección se sospecha clínicamente o está confirmada, el tratamiento con antibióticos debe regirse por la sensibilidad de los organismos cultivados (cuando está disponible) y por la duración y la gravedad de los síntomas sépticos.
Alivio del dolor
El síntoma principal de la pancreatitis aguda es el dolor, y la restricción del movimiento de la pared abdominal que provoca puede afectar la función de las vías respiratorias. Para lograr una analgesia efectiva puede ser necesaria la acción de los opiáceos. Teóricamente se sostiene que la morfina puede provocar la exacerbación de la pancreatitis porque puede aumentar la presión en el esfínter de Oddi, pero hay poca evidencia de que esto sea clínicamente significativo y no existen pruebas sobre la efectividad comparativa de los diferentes opioides en la pancreatitis aguda.
Nutrición
Se cree que en la pancreatitis aguda, la absorción de las endotoxinas pancreáticas es un estímulo potente del síndrome de respuesta inflamatoria sistémica y favorece un ciclo de sucesos que conduce a la insuficiencia orgánica. Se supone que la nutrición enteral puede ayudar a mantener la barrera mucosa intestinal y así reducir la absorción de las endotoxinas. Sin embargo, estas ventajas teóricas no han sido avaladas por ensayos clínicos.
Pancreatitis leve
Tres ensayos aleatorizados con un total de 413 pacientes demostraron que la nutrición oral precoz en los pacientes con pancreatitis leve no aumenta la tasa de complicaciones. La alimentación por sonda enteral no mostró beneficios en los pacientes con pancreatitis leve, quienes pueden reanudar la ingesta oral tan pronto como se sientan capaces.
Pancreatitis grave
Una revisión de Cochrane sobre la nutrición enteral versus la nutrición parenteral en pacientes con sospecha de pancreatitis aguda grave identificó 8 ensayos que mostraron que la nutrición enteral precoz se asoció a una reducción sustancial de la mortalidad y de las complicaciones. Es posible que la diferencia entre la nutrición enteral y la parenteral sea el exceso de complicaciones, como la contaminación de la sonda y otras infecciones en el grupo de alimentación parenteral.
Un pequeño ensayo aleatorizado no halló diferencias entre la nutrición enteral y la ausencia de apoyo. En un gran ensayo multicéntrico reciente de Holanda se eligieron al azar 101 pacientes para ser alimentados precozmente (dentro de las 24 horas del ingreso) mediante una sonda nasoyeyunal; 104 pacientes constituyeron el grupo control. Este último grupo, luego de ayunar durante 72 horas, fue expuesto a una dieta por vía oral con alimentación nasoenteral a demanda, siempre que la ingesta oral no haya sido insuficiente. Datos preliminares no mostraron diferencia en los resultados. Por lo tanto, no hay evidencia que apoye el uso de la nutrición a demanda como profilaxis de las complicaciones. La mayoría de las unidades especializadas del Reino Unido se abstiene de utilizar la nutrición enteral precoz y permite la ingesta oral, de acuerdo con la tolerancia.
VIa de la nutrición enteral
En general, la nutrición enteral se hace mediante una sonda de alimentación. Dos ensayos aleatorizados con 50 y 31 pacientes muestran que al menos el 80% de los pacientes tolera la vía nasogástrica, lo que permite evitar la intubación nasoyeyunal. La intubación nasogástrica es un procedimiento que se hace en la sala de internación y no requiere técnicas especializadas. En cambio, las sondas nasoyeyunales necesitan la guía endoscópica y en la práctica es frecuente el desplazamiento de la sonda hacia el estómago. La experiencia de los pacientes con los dos tipos de sonda es similar.
Suplementos nutricionales enterales
El tipo de suplemento nutricional utilizado para la alimentación por sonda no parece tener ningún efecto sobre la evolución de la pancreatitis aguda grave. Un metaanálisis de 20 ensayos aleatorizados llegó a la conclusión que ningún suplemento nutricional específico enteral o formulación de inmunonutrición tiene alguna ventaja.
¿Cuál es el mejor momento para la colecistectomía después de una pancreatitis por cálculos biliares?
Los especialistas han acordado que el mejor momento para la cirugía y el tratamiento definitivo de los cálculos biliares es durante la internación motivada por la pancreatitis aguda, después de que los síntomas iniciales han desaparecido. El riesgo de pancreatitis recurrente está directamente relacionado con el intervalo entre el primer ataque y la colecistectomía. Cualquier recomendación de un tiempo límite es arbitraria, pero cuanto más corto es el intervalo más bajo es el riesgo.
Mientras que la colecistectomía debe ser realizada tan pronto como sea posible después de una pancreatitis biliar leve, el paciente que ha tenido un ataque grave puede estar debilitado y evolucionar con alteraciones inflamatorias intraabdominales, requiriendo otras intervenciones intraabdominales. Todas estas consideraciones influyen en la elección del momento de la colecistectomía, la que en estos pacientes probablemente debería postergarse al menos 6 semanas después del alta hospitalaria, para permitir la resolución de las alteraciones inflamatorias. Este consenso de especialistas no está avalado por evidencias.
¿Cómo se maneja la pancreatitis necrotizante?
La pancreatitis necrotizante se sospecha cuando los signos de inflamación sistémica persisten más de 7-10 días después del inicio de la pancreatitis. En la actualidad, es ampliamente aceptado que mientras sea posible, la intervención debe ser evitada durante las 2 primeras semanas de la pancreatitis aguda grave debido a la elevada mortalidad. Las excepciones raras de este enfoque son la hemorragia intraabdominal o la necrosis intestinal. En cualquier caso, en ese momento. en lo posible, es mejor no perturbar la masa inflamatoria del páncreas.
Hay consenso en que la intervención del páncreas debe ser retrasada hasta que la necrosis se encuentre “amurallada”,, generalmente 3-5 semanas después de la aparición de los síntomas. Las indicaciones para la intervención incluyen la infección de la necrosis confirmada (o con un nivel de sospecha elevado) y el fallo orgánico persistente durante varias semanas, con una colección amurallada.
Los especialistas han acordado que el mejor momento para la cirugía y el tratamiento definitivo de los cálculos biliares es durante la internación motivada por la pancreatitis aguda, después de que los síntomas iniciales han desaparecido. El riesgo de pancreatitis recurrente está directamente relacionado con el intervalo entre el primer ataque y la colecistectomía. Cualquier recomendación de un tiempo límite es arbitraria, pero cuanto más corto es el intervalo más bajo es el riesgo.
Mientras que la colecistectomía debe ser realizada tan pronto como sea posible después de una pancreatitis biliar leve, el paciente que ha tenido un ataque grave puede estar debilitado y evolucionar con alteraciones inflamatorias intraabdominales, requiriendo otras intervenciones intraabdominales. Todas estas consideraciones influyen en la elección del momento de la colecistectomía, la que en estos pacientes probablemente debería postergarse al menos 6 semanas después del alta hospitalaria, para permitir la resolución de las alteraciones inflamatorias. Este consenso de especialistas no está avalado por evidencias.
¿Cómo se maneja la pancreatitis necrotizante?
La pancreatitis necrotizante se sospecha cuando los signos de inflamación sistémica persisten más de 7-10 días después del inicio de la pancreatitis. En la actualidad, es ampliamente aceptado que mientras sea posible, la intervención debe ser evitada durante las 2 primeras semanas de la pancreatitis aguda grave debido a la elevada mortalidad. Las excepciones raras de este enfoque son la hemorragia intraabdominal o la necrosis intestinal. En cualquier caso, en ese momento. en lo posible, es mejor no perturbar la masa inflamatoria del páncreas.
Hay consenso en que la intervención del páncreas debe ser retrasada hasta que la necrosis se encuentre “amurallada”,, generalmente 3-5 semanas después de la aparición de los síntomas. Las indicaciones para la intervención incluyen la infección de la necrosis confirmada (o con un nivel de sospecha elevado) y el fallo orgánico persistente durante varias semanas, con una colección amurallada.
La atención de los pacientes que puedan requerir una intervención─es decir, cualquiera con una estancia hospitalaria >14 días después de la aparición de los síntomas─debe ser realizada por un especialista o bajo su supervisión. Un ensayo aleatorizado de 88 pacientes comparó la necrosectomía primaria a cielo abierto con un enfoque “paso a paso" mediante el drenaje percutáneo y, en caso de necesidad, seguido por la necrosectomía quirúrgica mínimamente invasiva.
En el 43% de los casos, dicho enfoque se asoció a una reducción importante de la morbilidad. De los pacientes asignados a este enfoque, el 35% fue tratado con drenaje percutáneo solamente. Sobre la base de este y otros estudios, incluyendo una revisión sistemática, hay consenso acerca de que el primer paso debe ser el drenaje por catéter, pero no hay consenso sobre cuál es la mejor intervención para la pancreatitis necrotizante.
¿Cuál es el tratamiento requerido tras la pancreatitis aguda grave?
Después de la pancreatitis aguda grave, los pacientes necesitan apoyo mediante medidas generales y algunos tratamientos específicos. Por otra parte, si es posible, se debe identificar y tratar la causa de la pancreatitis, a menudo mediante el tratamiento de los cálculos biliares. Muchos especialistas de páncreas recomiendan evitar el alcohol durante 6-12 meses, cualquiera sea la causa o la gravedad de la pancreatitis. Hay evidencia de un ensayo aleatorizado de pacientes con un grado elevado de ingesta alcohólica que sostiene que las intervenciones para el manejo del alcoholismo pueden reducir los ataques recurrentes de pancreatitis.
Esta revisión no tiene en cuenta las necesidades de los pacientes que han pasado un tiempo considerable en cuidados intensivos con una enfermedad grave, aparte de los problemas específicos de la pancreatitis. La mayoría de los pacientes que se recupera de la pancreatitis aguda grave ha adelgazado durante su enfermedad, y en el momento del alta hospitalaria puede tener anorexia, lo que perjudica la recuperación del peso. Por lo tanto, estos pacientes se benefician con el aporte de suplementos nutricionales, los que pueden modificarse para su mejorar aceptación.
¿Cuál es el tratamiento requerido tras la pancreatitis aguda grave?
Después de la pancreatitis aguda grave, los pacientes necesitan apoyo mediante medidas generales y algunos tratamientos específicos. Por otra parte, si es posible, se debe identificar y tratar la causa de la pancreatitis, a menudo mediante el tratamiento de los cálculos biliares. Muchos especialistas de páncreas recomiendan evitar el alcohol durante 6-12 meses, cualquiera sea la causa o la gravedad de la pancreatitis. Hay evidencia de un ensayo aleatorizado de pacientes con un grado elevado de ingesta alcohólica que sostiene que las intervenciones para el manejo del alcoholismo pueden reducir los ataques recurrentes de pancreatitis.
Esta revisión no tiene en cuenta las necesidades de los pacientes que han pasado un tiempo considerable en cuidados intensivos con una enfermedad grave, aparte de los problemas específicos de la pancreatitis. La mayoría de los pacientes que se recupera de la pancreatitis aguda grave ha adelgazado durante su enfermedad, y en el momento del alta hospitalaria puede tener anorexia, lo que perjudica la recuperación del peso. Por lo tanto, estos pacientes se benefician con el aporte de suplementos nutricionales, los que pueden modificarse para su mejorar aceptación.
Durante esta fase de recuperación es muy conveniente el asesoramiento de un dietista acerca del soporte nutricional. Después de la pancreatitis aguda grave, los pacientes suelen tener problemas pancreáticos exocrinos y endocrinos. Si al principio la ingesta nutricional es baja, la hiperglucemia puede estar ausente, por lo que algunas semanas después del alta,, una vez recuperada la ingesta, se debe repetir la glucemia.
La insuficiencia exocrina pancreática es poco reconocida en la fase de recuperación de la pancreatitis aguda grave. En dos estudios de observación pequeños con 57 pacientes que habían sufrido una pancreatitis grave, el 53% global (y el 84% después de la pancreatitis grave) tenían insuficiencia pancreática exocrina y podrían obtener beneficios del suplmento de enzimas pancreáticas, .Estos suplementos deben darse por lo menos 6 meses y luego se puede estudiar la función exocrina midiendo los niveles de elastasa fecal. La insuficiencia endocrina (diabetes) fue menos frecuente, pero también debe ser considerada.
La recuperación funcional puede continuar hasta 12 meses después de la aparición de la pancreatitis y es improbable que continúe después de este lapso. Algunos pacientes recuperan cierta función exocrina adicional, pero aquellos con necrosis de una porción importante del páncreas pueden requerir suplementos indefinidamente.
La insuficiencia exocrina pancreática es poco reconocida en la fase de recuperación de la pancreatitis aguda grave. En dos estudios de observación pequeños con 57 pacientes que habían sufrido una pancreatitis grave, el 53% global (y el 84% después de la pancreatitis grave) tenían insuficiencia pancreática exocrina y podrían obtener beneficios del suplmento de enzimas pancreáticas, .Estos suplementos deben darse por lo menos 6 meses y luego se puede estudiar la función exocrina midiendo los niveles de elastasa fecal. La insuficiencia endocrina (diabetes) fue menos frecuente, pero también debe ser considerada.
La recuperación funcional puede continuar hasta 12 meses después de la aparición de la pancreatitis y es improbable que continúe después de este lapso. Algunos pacientes recuperan cierta función exocrina adicional, pero aquellos con necrosis de una porción importante del páncreas pueden requerir suplementos indefinidamente.
Fuente: 1University Surgery, University Hospital Southampton, SO16 6YD, UK; 2Dutch Pancreatitis Study Group, Academic Medical Center Amsterdam, Netherlands; 3West of Scotland Pancreatic Unit, Glasgow Royal infirmary, Glasgow, UK